体の痛みって様々なシチュエーションで発生しますよね。
ただ、原因が明らかなものからそうでないものまで入れると、捉え方は無数にあります。
実際に理学療法士として働いていると、だいたい患者さん1人あたりの治療時間は20分~60分。
それが毎日同じ患者さんだけでなく、新規で入院される患者さんの対応ももちろんあります。
痛みの原因を突き止め、的確な治療を行う事でバシッ!と痛みが改善した時には、患者さんからも喜ばれ、そんな患者さんの笑顔を見るのがやりがいでもあります。
今回は毎日「痛み」と向き合っている理学療法士の視点から、日常でも使える方法についてお伝えします。
最後まで読んでいただくことでわかること
・痛みが何かがわかる
・検査の重要性がわかる
・痛みが発生した際の原因を絞る方法がわかる
「痛み」とは

簡単にいうと体の危険信号です。体に異常が生じた際に、脳に「体がピンチだよ!」と教えてくれる仕組みです。
だから「不快感」として、対処したくなるようになっています。
ただ、間違った方法をとると改善できなかったり、痛みが増強したりする可能性もあります。
痛みにはちゃんと検査をして、原因を捉えていくことが大事なのです。
痛みの検査

主にフィジカルアセスメントという方法で行います。よく聞く「問診」「触診」「打診」などです。
すぐに出来る痛みの原因の絞り方として、「問診」「視診」は何かあった時に参考にしていただきやすいかと思いますが、参考までに理学療法士が行っている内容と考えている事についても記載します。
医療従事者ではない方にとっても、情報収集を事前にしておく事で病院の処置がスムーズになります。
注意:あくまで参考として読んでください。「判断」や「診断」が出来るものではありません。
問診

問診の内容で十分に情報収集が出来ると、原因の追求がスムーズになったり、患者さんの訴えを客観的なものに置き換える事が出来、本当に困っている事が見えやすくなります。
また実際の病院業務においても、患者さんの訴えを聞き、一緒に改善方法を検討することで患者さんとの信頼関係も良くなります。
どんな事を確認するのか?、なぜそれを聞くのか?について説明していきます。
発症時期
発症時期が近いものに関しては比較的原因が明らかなものが多いです。ただ、時間をかけて痛みが悪化したような場合、発症時期が不明確になる事が多いですので、気になり始めた時期について伺います。
いわゆる「急性疼痛」なのか「慢性疼痛」なのかによっても治療方針が変わります。発症からどのくらい経っているかは重要な情報です。
部位

可能な限り患者さん本人に痛みがある場所を伺います。また触ってもらうなどをして、痛みの部位を、より明らかにしていきます。
実は「どんな触り方をしたか」も重要なのです。
手のひらで円を描くように触った場合は、広範囲が障害されている可能性を考えます。
私の場合さらに「指1本で示す事は出来ますか?」と訪ね、指1本で示せるようなら、原因が限局化されるため治療を考えるヒントになります。
強さや程度

痛みの感じ方は人それぞれです。ただ、その人にとっては「辛さ」と置き換える事も出来ますので、患者さんがどのくらい「辛い思いをしているのか?」を捉えます。
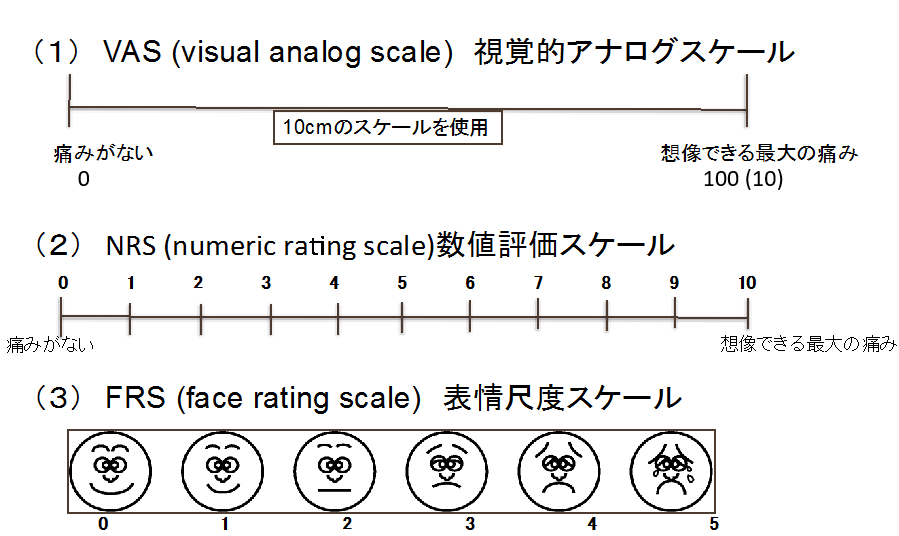
ですので、より詳細に確認するために理学療法士はVAS(visual analog scale)という方法や、FRS(Face rating scale)を使用します。
VASやNRSは「0がまったく痛くなく、100(もしくは10)をこれまで感じた中で一番痛い痛み」だとした場合、今の痛みの程度を患者さんに図に記してもらいます。
痛みの性質

原因を追求する上でかなり重要です。
「どんな痛み方ですか?」と、あえて抽象的な聞き方をします。
患者さんなりの表現を確認し、痛みの原因が骨なのか?筋肉なのか?靱帯なのか?神経なのか?を判断する情報となります。
例えば、「ズキズキする」と表現した場合、神経よりも皮膚や筋肉・関節に近い部位に原因がある事が考えられます。
また、「ビリビリする」や「感覚がおかしい」のような表現であれば神経が原因である可能性を考えます。
痛みの増悪・軽減の因子

確認の方法として「どうしたら痛みますか?」と聞きます。そこで常に痛いのか、痛みを誘発する姿勢や動きがあるのかによっても考えられる原因が違います。
例えば、「立ち上がる時に膝が痛い」とした場合、体重がかかる関節に原因がある事が考えられます。
また、「何もしていなくても常に痛い」場合、筋肉の原因よりも、もっと内部にある臓器の原因を考えます。
日常生活への支障度合い
先程あった「強さや程度」に近いのですが、実は「この動作は出来るけど、これが出来ない」みたいな訴えはよくあります。そうすると、出来ない理由を考える事で、痛みの原因が明らかにしやすくなります。
表情

これも「強さや程度」に近いのですが、より信憑性を高めるために表情は確認します。
たまに「やせ我慢する人」や「極度に痛みの訴える人」もいます。言葉だけではなく表情や動きを見て、本質を捉えるようにしています。
話し方
「問診」をする上で前提として必要なのが、「コミュニケーションをとれるか?」という事です。認知症や脳血管障害の人の中にはコミュニケーションが十分にとれなくなる人がいます。ですので、この問診内容の信憑性はどうなのか?を考える上でも、話し方について確認しています。
また呼吸が浅く、話しにくいような人も痛みの強さの参考になります。
理学療法士の痛みの検査方法

上記の「問診」による痛みの確認とともに、理学療法士がさらに痛みの追求をしていく上で行っている事についても簡単にご紹介します。
視診
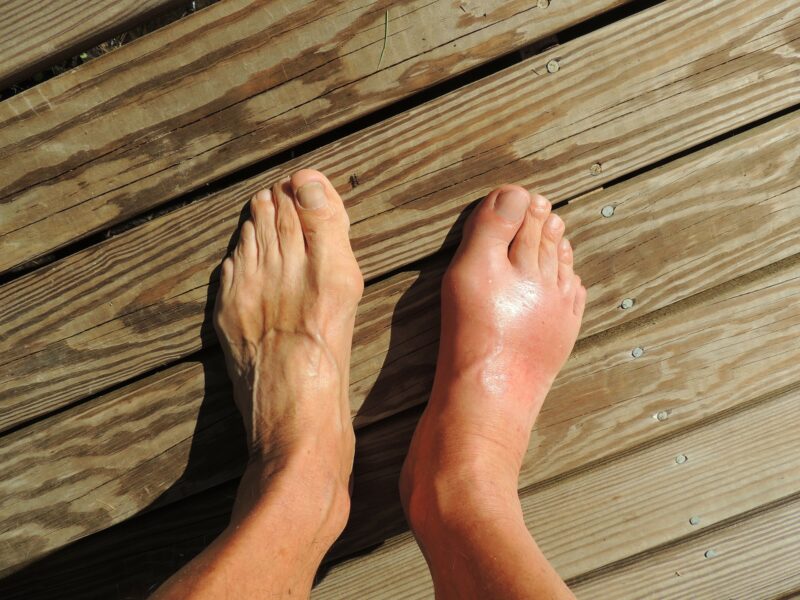
痛みを訴えている部位を確認します。
ただ、「見る」のではなく、「腫れ」「熱感」「範囲」「傷の有無」「痛みが内部部位との比較」を行い、炎症や浮腫が起こっているかを判断します。
このあとにある「触診」をする前に、触っても良いかどうかの判断として最初に行います。
触診

より具体的に痛みの部位と原因を明らかにするために、患部やその周辺を触ります。
熱感があるかや、圧を加えた時の変化、動きの確認も行い、原因を絞っていきます。
ここまでの情報である程度、原因が絞れている時は、あえて痛みが出やすい触ったり、動かして痛みがどう変化したのかを確認します。
打診
例えば、腰痛によって来られた方には、手首の少し硬い部分(手根部)で、患者さんの腰の出っ張っている骨を叩いてみたりします。
これは、腰の骨に影響しているかどうかを見ているのですが、痛みが響くような悪化の仕方があった場合、腰の骨に影響している可能性を考えます。
感覚検査
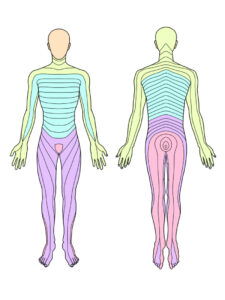
神経への影響を考えた際に、「どこの感覚に影響しているか?」と「どの範囲の感覚に影響しているか?」を考える事で、よりどの神経が原因であるかがわかります。
運動障害

動かした時の関節の動きの範囲を確認します。明らかに左右で違う事や、歩いた時に庇うような歩き方だとより原因が絞りやすくなります。
また、二次的に原因となっている部位だけでなく、そこを「庇った結果」痛みが発生する事も考えられるため、今後発生する痛みの可能性を考えます。
最後に
まずは痛みの原因について検査を行わないと、検討違いな処置をしてしまいやすいため、検査を行い、痛みの原因を明らかにする事が大事です。
日常で使える要素を中心にお伝えしたつもりですが、合わせて専門的な内容も知っていただく事で、様々な可能性についても知っていただければと思います。
痛みを捉えるポイントは、「痛み」は本人にしかわからないため、客観的な情報に置き換える事です。
今回の内容から、「こんな痛みの対応方法が知りたい」や「病院にすぐにいくべきかどう判断すれば良い?」などご意見がありましたら続編を作りたいと思います。
ちなみに「痛いの痛いのとんでいけ!って意味がある!!」として、「痛みのメカニズム」を過去の記事でご紹介していますので、是非そちらもご覧ください。
繰り返しになりますが、「痛みは体のピンチを知らせる信号です。」早く取り除く事が一番大事ですので、困った時には病院にすぐにご相談されてください。
これからも「痛み」と上手に付き合いながら、笑顔で過ごせる事を願っています。





コメント